Der Toilettengang gehört zu den alltäglichsten Verrichtungen – und doch kann er für viele Menschen zur echten Herausforderung werden. Besonders das Hinsetzen und Aufstehen von der Toilette bereitet bei eingeschränkter Beweglichkeit große Schwierigkeiten. Eine Toilettensitzerhöhung schafft hier Abhilfe und ermöglicht mehr Selbstständigkeit im Badezimmer. Doch für wen eignet sich eine Toilettensitzerhöhung genau? In diesem Ratgeber erfahren Sie alles Wichtige zu Einsatzbereichen, Vorteilen und der richtigen Auswahl von Toilettenhilfen.
Was ist eine Toilettensitzerhöhung?
Eine Toilettensitzerhöhung ist ein Hilfsmittel, das auf das vorhandene WC-Becken aufgesetzt wird und die Sitzhöhe erhöht. Diese WC-Sitzerhöhung erleichtert das Hinsetzen und Aufstehen erheblich, da der Weg zwischen Stehen und Sitzen deutlich kürzer wird. Die meisten Modelle erhöhen die Sitzfläche um 5 bis 10 cm oder mehr, wodurch die Belastung für Knie und Hüftgelenke spürbar reduziert wird.
Toilettensitzerhöhungen gibt es in verschiedenen Ausführungen – mit oder ohne Deckel, mit oder ohne Armlehnen, fest montiert oder mobil. Alle Varianten verfolgen jedoch das gleiche Ziel: Menschen mit Bewegungseinschränkungen den Toilettengang zu erleichtern und ihre Selbstständigkeit im Alltag zu fördern.
Für wen eignet sich eine Toilettensitzerhöhung besonders?
Die Frage „Für wen eignet sich eine Toilettensitzerhöhung?“ lässt sich nicht pauschal beantworten. Verschiedene Menschen profitieren aus unterschiedlichen Gründen von diesem praktischen Hilfsmittel. Grundsätzlich ist eine WC-Sitzerhöhung für alle Personen hilfreich, die Schwierigkeiten beim Hinsetzen und Aufstehen haben oder bei denen die Standard-Sitzhöhe einer Toilette zu niedrig ist.
Unterstützung nach Hüft-OP
Nach einer Hüftoperation gehört die Toilettensitzerhöhung zu den wichtigsten Hilfsmitteln in der Genesung. Eine Hüft-OP erfordert strenge Verhaltensregeln, um das neue Gelenk nicht zu gefährden. Besonders wichtig ist es, eine zu starke Beugung des Hüftgelenks über 90 Grad zu vermeiden. Eine normale Toilette ist für Menschen nach einer Hüftoperation oft viel zu niedrig, sodass beim Sitzen eine kritische Beugung entsteht.
Eine Toilettensitzerhöhung reduziert diese Belastung deutlich. Mit einer Erhöhung von 10 cm oder mehr bleibt das Hüftgelenk in einer sicheren Position. Besonders Modelle mit Armlehnen bieten zusätzlichen Komfort und Sicherheit, da sich Betroffene beim Hinsetzen und Aufstehen abstützen können. Die Armlehnen übernehmen eine wichtige Rolle bei der Entlastung des Hüftgelenks während der Genesung.
Senioren und ältere Menschen
Mit zunehmendem Alter lässt die Beweglichkeit nach, die Muskelkraft nimmt ab und die Gelenke werden steifer. Für viele Menschen bedeutet dies, dass alltägliche Bewegungen wie der Toilettengang zunehmend beschwerlich werden. Eine WC-Erhöhung erleichtert älteren Menschen das Leben im eigenen Bad erheblich und trägt zur Erhaltung ihrer Selbstständigkeit bei.
Die höhere Sitzposition schont nicht nur die Gelenke, sondern gibt auch mehr Sicherheit. Personen, die unsicher auf den Beinen sind, profitieren besonders von Modellen mit Armlehnen. Diese bieten zusätzlichen Halt und verringern das Sturzrisiko im Badezimmer. Gerade im Alltag älterer Menschen spielen Toilettenhilfen eine entscheidende Rolle für die Lebensqualität.
Personen mit Knieproblemen
Knieschmerzen und Knieprobleme sind weit verbreitet. Ob durch Arthrose, Verletzungen oder nach einer Operation – schmerzende Knie machen das Beugen und Strecken zur Qual. Eine erhöhte Sitzfläche reduziert den Bewegungsumfang der Knie deutlich. Das Knie muss nicht mehr so stark gebeugt werden, was die Belastung und die Schmerzen minimiert.

Auch nach Knie-Operationen ist eine Toilettensitzerhöhung oft unverzichtbar. Ähnlich wie bei der Hüft-OP ist es wichtig, das Gelenk in der Genesungsphase zu schonen. Eine WC-Sitzerhöhung unterstützt die Heilung und ermöglicht es Betroffenen, ihre täglichen Verrichtungen schmerzfrei zu bewältigen.
Menschen mit Rückenproblemen
Rückenschmerzen gehören zu den häufigsten Beschwerden. Das tiefe Hinsetzen auf eine normale Toilette belastet die Wirbelsäule stark. Eine Toilettensitzerhöhung verringert diese Belastung erheblich und ermöglicht eine rückenfreundlichere Bewegung beim Hinsetzen und Aufstehen.
Personen mit eingeschränkter Beweglichkeit
Verschiedene Erkrankungen können die Beweglichkeit einschränken. Dazu gehören neurologische Erkrankungen wie Parkinson oder Multiple Sklerose, rheumatische Beschwerden oder die Folgen eines Schlaganfalls. Für alle diese Betroffenen ist eine Toilettensitzerhöhung eine wertvolle Hilfe im Alltag.
Die erhöhte Sitzfläche erleichtert nicht nur die Bewegung, sondern gibt auch mehr Sicherheit. Menschen mit Gleichgewichtsproblemen oder Muskelschwäche können sich besser orientieren und vermeiden gefährliche Stürze. Modelle mit Armlehnen bieten zusätzliche Stabilität und erhöhen die Sicherheit im Badezimmer weiter.
Große Menschen
Nicht nur bei gesundheitlichen Einschränkungen, sondern auch bei sehr großen Menschen kann eine Toilettensitzerhöhung sinnvoll sein. Standardtoiletten haben eine Sitzhöhe von etwa 40-42 cm. Für Menschen über 1,90 m ist dies oft unbequem, da sie sich sehr tief bücken müssen. Eine WC-Erhöhung bringt die Sitzfläche auf eine komfortablere Höhe und sorgt für mehr Komfort beim Toilettengang.
Wann braucht man eine Toilettensitzerhöhung?
Die Notwendigkeit einer Toilettensitzerhöhung ergibt sich aus verschiedenen Situationen. Grundsätzlich gilt: Sobald das Hinsetzen und Aufstehen von der Toilette Beschwerden verursacht oder ein Sicherheitsrisiko darstellt, sollte über die Anschaffung einer WC-Sitzerhöhung nachgedacht werden.
Nach Operationen
Nach Operationen an Hüfte oder Knie ist eine Toilettensitzerhöhung meist unverzichtbar. Die Genesung erfordert Schonung der betroffenen Gelenke, und eine zu tiefe Sitzposition kann den Heilungsprozess gefährden. Bereits vor der Operation sollte das Badezimmer entsprechend vorbereitet werden, damit die Toilettenhilfe vom ersten Tag nach dem Krankenhausaufenthalt zur Verfügung steht.
Bei zunehmenden Mobilitätsproblemen
Oft entwickeln sich Bewegungseinschränkungen schleichend. Was anfangs nur leicht unangenehm ist, kann sich mit der Zeit zu einem echten Problem entwickeln. Wer merkt, dass der Toilettengang immer beschwerlicher wird, sollte nicht zögern und rechtzeitig auf passende Hilfsmittel für Bad und WC zurückgreifen. Eine frühzeitige Nutzung einer Toilettensitzerhöhung kann helfen, die Selbstständigkeit länger zu erhalten.
Zur Sturzprävention
Stürze im Badezimmer sind besonders bei älteren Menschen eine große Gefahr. Nasse Fliesen, enge Räume und die Notwendigkeit, sich zu bücken, erhöhen das Risiko erheblich. Eine Toilettensitzerhöhung reduziert die Sturzgefahr deutlich, da weniger Balance und Kraft für die Bewegung nötig sind. In Kombination mit Armlehnen wird die Sicherheit weiter erhöht.
Bei Pflegebedürftigkeit
Auch für pflegende Angehörige oder Pflegekräfte ist eine WC-Sitzerhöhung eine große Erleichterung. Die erhöhte Sitzposition ermöglicht es der Pflegeperson, den Betroffenen besser zu unterstützen, ohne sich selbst ungünstig bücken zu müssen. Dies schont den Rücken der Pflegekraft und macht die Nutzung der Toilette für alle Beteiligten einfacher.
Welche Arten von Toilettensitzerhöhungen gibt es?
Der Markt bietet eine Vielzahl verschiedener Modelle, die sich in Design, Funktion und Montage unterscheiden. Die Wahl des richtigen Produkts hängt von den individuellen Bedürfnissen und den örtlichen Gegebenheiten ab.
Einfache Toilettensitzerhöhungen ohne Deckel
Die einfachste Variante ist eine Toilettensitzerhöhung ohne Deckel. Diese Modelle werden direkt auf das WC-Becken aufgesetzt und erhöhen die Sitzfläche um mehrere Zentimeter. Sie sind besonders preisgünstig und lassen sich schnell montieren. Der Nachteil: Es ist kein Deckel vorhanden, was manche Menschen als unhygienisch oder optisch weniger ansprechend empfinden.
Toilettensitzerhöhungen mit Deckel
Modelle mit Deckel bieten mehr Komfort und Hygiene. Der Deckel lässt sich wie bei einer normalen Toilette öffnen und schließen. Diese Variante wirkt optisch ansprechender und lässt sich leichter reinigen. Viele Nutzer bevorzugen diese Ausführung, da sie dem gewohnten WC-Sitz ähnlicher ist.
Bei RCS-Pro finden Sie verschiedene Toilettensitzerhöhungen mit Deckel in unterschiedlichen Höhen. Die Modelle sind stabil, leicht zu reinigen und passen auf die meisten Standardtoiletten.


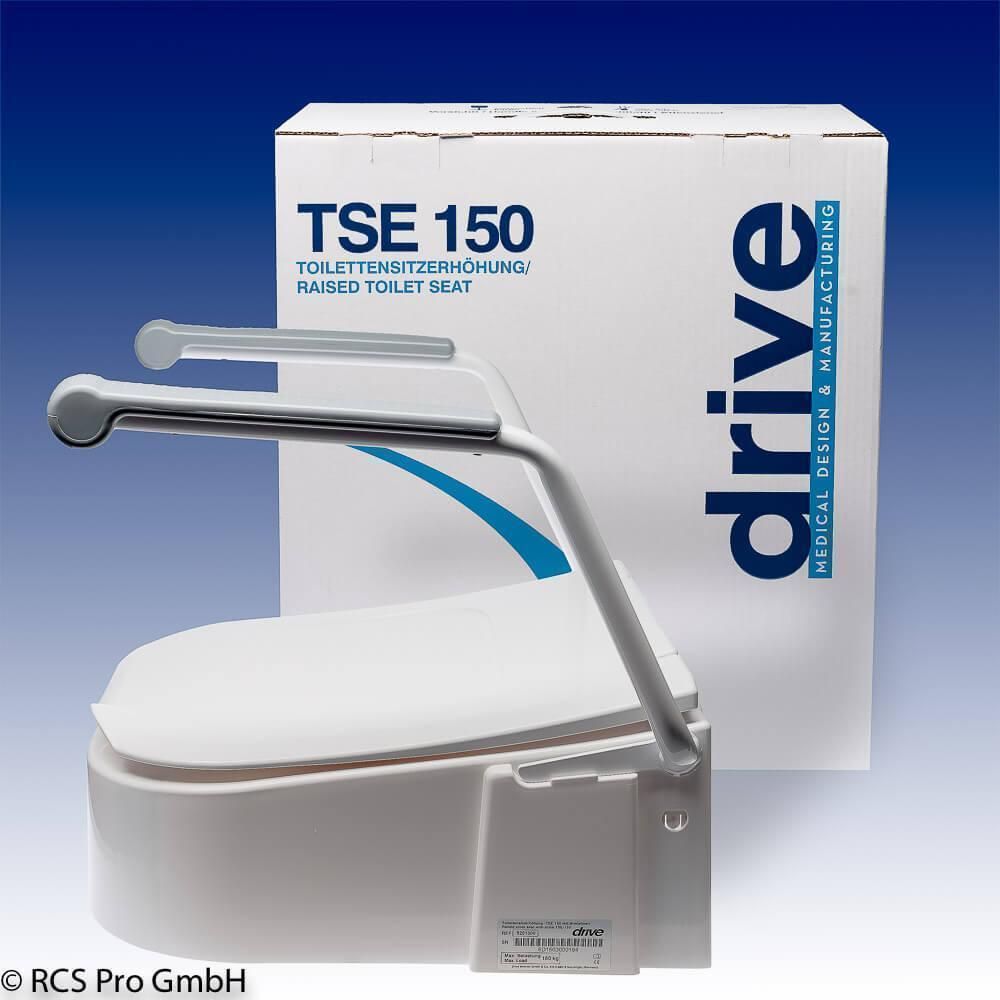
WC-Sitzerhöhungen mit Armlehnen
Für Menschen, die zusätzliche Unterstützung beim Hinsetzen und Aufstehen benötigen, sind Modelle mit Armlehnen ideal. Die Armlehnen bieten festen Halt und erleichtern die Bewegung erheblich. Besonders nach einer Hüft-OP oder bei starken Gleichgewichtsproblemen sind diese Toilettenhilfen unverzichtbar.
Armlehnen können fest mit der Toilettensitzerhöhung verbunden oder hochklappbar sein. Hochklappbare Armlehnen bieten den Vorteil, dass sie bei Bedarf zur Seite geklappt werden können, um den Transfer zu erleichtern oder mehr Bewegungsfreiheit zu schaffen.
Bei RCS-Pro finden Sie hochwertige Toilettensitzerhöhungen mit Armlehnen, die maximale Sicherheit und Komfort bieten.
Aquatec Modelle – Premium-Qualität
Die Marke Aquatec steht für hochwertige Toilettenhilfen mit durchdachtem Design. Aquatec Toilettensitzerhöhungen überzeugen durch Stabilität, Langlebigkeit und Benutzerfreundlichkeit. Sie lassen sich leicht montieren und bieten höchste Sicherheit. Die Produkte sind in verschiedenen Höhen und mit unterschiedlichen Ausstattungsmerkmalen erhältlich.
Toilettenstühle als Alternative

In manchen Fällen reicht eine einfache WC-Sitzerhöhung nicht aus. Dann kann ein Toilettenstuhl die bessere Lösung sein. Ein Toilettenstuhl ist ein mobiles WC, das flexibel im Raum aufgestellt werden kann. Dies ist besonders praktisch, wenn der Weg zur Toilette zu weit oder zu beschwerlich ist. Toilettenstühle gibt es ebenfalls mit verschiedenen Sitzhöhen und oft mit Armlehnen für zusätzliche Sicherheit.
Welche Diagnose für eine Toilettensitzerhöhung?
Eine ärztliche Diagnose ist Voraussetzung, wenn die Krankenkasse die Kosten übernehmen soll. Typische Diagnosen sind: Zustand nach Hüftoperation, Knieoperationen, Arthrose, chronische Rückenschmerzen, eingeschränkte Beweglichkeit bei neurologischen Erkrankungen, Sturzgefahr oder Pflegebedürftigkeit. Der behandelnde Arzt stellt ein Rezept aus, mit dem Sie dann eine Toilettensitzerhöhung erwerben können.
Ist ein höherer oder niedrigerer Toilettensitz besser?
Die optimale Sitzhöhe ist individuell verschieden und hängt von der Körpergröße sowie den spezifischen Beschwerden ab. Grundsätzlich gilt: Eine höhere Sitzposition erleichtert das Hinsetzen und Aufstehen, da die Bewegung weniger Kraft und Beweglichkeit erfordert.
Die richtige Höhe finden
Als Faustregel kann gelten: Im Sitzen sollten die Oberschenkel etwa waagerecht sein oder leicht nach unten abfallen. Die Füße sollten fest auf dem Boden stehen. Eine zu hohe Sitzposition kann jedoch auch Nachteile haben, da dann die Entleerung möglicherweise erschwert wird.
Die meisten Toilettensitzerhöhungen bieten eine Erhöhung von 5 bis 10 cm. Für Menschen nach einer Hüftoperation sind oft 10 cm oder mehr empfehlenswert, um die kritische 90-Grad-Beugung zu vermeiden. Bei leichteren Mobilitätseinschränkungen kann auch eine geringere Erhöhung ausreichend sein.
Verstellbare Modelle
Einige Modelle bieten die Möglichkeit, die Höhe zu verstellen. Dies ist besonders praktisch, wenn mehrere Personen unterschiedlicher Größe die Toilette nutzen oder wenn sich die Bedürfnisse im Laufe der Zeit ändern.
Vorteile und Komfort einer Toilettensitzerhöhung
Die Vorteile einer Toilettensitzerhöhung sind vielfältig:
Mehr Selbstständigkeit im Alltag
Eine WC-Sitzerhöhung ermöglicht es vielen Menschen, ihre Selbstständigkeit zu bewahren. Was vorher nur mit Hilfe möglich war, gelingt mit dem richtigen Hilfsmittel wieder alleine. Dies stärkt das Selbstvertrauen und die Lebensqualität.
Reduzierte Sturzgefahr und Entlastung
Die höhere Sitzposition verringert das Sturzrisiko erheblich. Durch die verkürzte Bewegung beim Hinsetzen und Aufstehen werden Gelenke, Muskeln und die Wirbelsäule deutlich weniger belastet. Armlehnen bieten zusätzlichen Halt und maximale Sicherheit.
Erleichterung für Pflegende
Auch für pflegende Angehörige bedeutet eine Toilettensitzerhöhung eine enorme Erleichterung. Die Unterstützung beim Toilettengang wird einfacher und rückenschonender.
Schnelle Montage und einfache Nutzung
Die meisten Toilettensitzerhöhungen lassen sich ohne Werkzeug montieren. Die Nutzung ist intuitiv und die Reinigung gestaltet sich bei modernen Modellen unkompliziert.
Welche Nachteile hat eine Toilettensitzerhöhung?
Trotz der vielen Vorteile gibt es auch einige Aspekte, die bei der Entscheidung berücksichtigt werden sollten:
Optik und Design
Viele Menschen empfinden Toilettensitzerhöhungen als optisch weniger ansprechend. Das Badezimmer kann dadurch unharmonischer wirken. Moderne Modelle versuchen jedoch, durch durchdachtes Design diesen Nachteil zu minimieren. Weiße Oberflächenmaterialien und klare Formen fügen sich besser in das Gesamtbild ein.
Platzverbrauch
Besonders Modelle mit Armlehnen benötigen mehr Platz. In sehr kleinen Badezimmern kann dies problematisch sein. Vor dem Kauf sollte daher unbedingt geprüft werden, ob ausreichend Platz vorhanden ist.
Reinigung
Die Reinigung kann bei manchen Modellen aufwendiger sein als bei einer normalen Toilette. Besonders Armlehnen und Fixierungen erfordern etwas mehr Aufmerksamkeit bei der Hygiene. Hochwertige Produkte mit glatten Oberflächen und abnehmbaren Teilen erleichtern die Pflege jedoch erheblich.
Nutzung für andere Personen
Wenn mehrere Personen unterschiedlicher Größe das gleiche WC nutzen, kann eine fest installierte Toilettensitzerhöhung für manche unbequem sein. Hier können mobile Modelle eine Lösung sein, die bei Bedarf entfernt werden können.
Gewöhnungsbedarf
Manche Menschen benötigen einige Zeit, um sich an die neue Sitzhöhe zu gewöhnen. Dies ist jedoch meist nur eine kurze Phase, und die Vorteile überwiegen schnell.
Montage und Fixierung: Was ist zu beachten?
Die meisten Toilettensitzerhöhungen werden einfach auf das bestehende WC-Becken aufgesetzt. Die Fixierung erfolgt meist über Klemmmechanismen oder Schrauben. Wichtig ist, dass die Toilettensitzerhöhung fest und sicher sitzt und nicht verrutschen kann.
Verschiedene Befestigungssysteme
Es gibt unterschiedliche Systeme zur Fixierung:
- Klemmfixierung: Die Erhöhung wird mittels Klemmen am WC-Becken befestigt. Dies ist besonders schnell und werkzeuglos möglich.
- Schraubfixierung: Eine festere Verbindung wird durch Verschrauben erreicht. Dies bietet maximale Stabilität.
- Aufsatz ohne Fixierung: Einige leichte Modelle werden einfach aufgelegt. Dies eignet sich zur temporären Nutzung oder wenn keine Befestigung möglich ist.
Prüfung der Passgenauigkeit
Nicht alle Toilettensitzerhöhungen passen auf jedes WC-Becken. Besonders bei älteren oder besonderen Toilettenformen sollte vor dem Kauf geprüft werden, ob das gewählte Modell kompatibel ist. Die Produktbeschreibung gibt meist Informationen zu den Maßen und zur Kompatibilität.
Bei RCS-Pro finden Sie detaillierte Informationen zu allen Produkten sowie eine kompetente Beratung, um das passende Modell für Ihre Toilette zu finden.
Tipps für den Kauf einer Toilettensitzerhöhung
Beim Kauf einer WC-Sitzerhöhung sollten Sie verschiedene Aspekte berücksichtigen:
Benötigte Höhe ermitteln
Messen Sie zunächst die aktuelle Höhe Ihrer Toilette und überlegen Sie, welche zusätzliche Erhöhung sinnvoll wäre. Als Orientierung: Nach einer Hüftoperation werden meist 10 cm empfohlen, bei leichteren Mobilitätseinschränkungen können 5-6 cm ausreichen.
Mit oder ohne Armlehnen?


Überlegen Sie, ob Sie zusätzliche Unterstützung beim Aufstehen benötigen. Armlehnen bieten deutlich mehr Sicherheit, benötigen aber auch mehr Platz. Bei Unsicherheit empfiehlt sich ein Modell mit Armlehnen, da diese mehr Komfort bieten.
Material und Oberfläche
Achten Sie auf leicht zu reinigende Oberflächen und stabile Materialien. Hochwertige Kunststoffe sind langlebig, hygienisch und pflegeleicht. Die Oberflächenbeschaffenheit sollte rutschfest sein für maximale Sicherheit.
Preis und Qualität
Der Preis für Toilettensitzerhöhungen variiert je nach Modell und Ausstattung. Einfache Modelle ohne Deckel gibt es bereits ab etwa 20 Euro, hochwertige Ausführungen mit Armlehnen kosten zwischen 80 und 150 Euro. Im RCS-Pro Onlineshop finden Sie verschiedene Angebote in unterschiedlichen Preiskategorien, sodass für jeden Bedarf das passende Produkt dabei ist.
Beratung nutzen
Nutzen Sie die Möglichkeit einer fachkundigen Beratung. Bei RCS-Pro steht Ihnen ein erfahrenes Team zur Verfügung, das Sie bei der Auswahl des passenden Hilfsmittels unterstützt. Auch Ihr Arzt oder Physiotherapeut kann wertvolle Tipps geben.
Kostenübernahme durch die Krankenkasse
In vielen Fällen übernimmt die Krankenkasse die Kosten für eine Toilettensitzerhöhung ganz oder teilweise. Voraussetzung ist eine ärztliche Verordnung.
Vorgehen: Lassen Sie sich von Ihrem Arzt ein Rezept ausstellen, wählen Sie das passende Modell aus und reichen Sie das Rezept bei Ihrer Krankenkasse ein. Nach Genehmigung können Sie die Toilettensitzerhöhung erwerben. Die gesetzlichen Krankenkassen übernehmen in der Regel die Kosten bis zu einem Festbetrag. Hochwertigere Modelle können eine Zuzahlung erfordern.
Pflege und Hygiene: So halten Sie Ihre Toilettensitzerhöhung sauber
Die regelmäßige Reinigung der Toilettensitzerhöhung ist wichtig für deren Hygiene und Langlebigkeit. Die meisten Modelle lassen sich mit handelsüblichen Badreinigern säubern.
Reinigungstipps: Wischen Sie die Sitzfläche täglich mit einem feuchten Tuch und mildem Reiniger ab. Achten Sie auf schwer zugängliche Stellen wie die Fixierung oder Armlehnen. Trocknen Sie alles gut ab, um Kalkablagerungen zu vermeiden, und prüfen Sie regelmäßig die Stabilität der Fixierung.
Toilettensitzerhöhung bei RCS-Pro: Qualität und Service
RCS-Pro bietet Ihnen eine große Auswahl an hochwertigen Toilettenhilfen für jeden Bedarf. Das Sortiment umfasst einfache Aufsätze, Modelle mit Deckel und Premium-Produkte mit Armlehnen von renommierten Herstellern und Marken wie Aquatec. Alle Artikel werden sorgfältig ausgewählt und erfüllen höchste Qualitätsstandards.
Vorteile bei RCS-Pro:
- Große Produktauswahl: Von einfachen bis zu hochwertigen Modellen finden Sie alle Varianten
- Kompetente Beratung: Das erfahrene Team hilft Ihnen bei Fragen zur Auswahl und Nutzung
- Schnelle Lieferung: Die meisten Produkte sind sofort lieferbar und werden zügig versendet
- Faire Preise: Profitieren Sie von günstigen Angeboten und attraktiven Preisen
- Detaillierte Produktinformationen: Alle wichtigen Details, Maße und Informationen finden Sie in der Produktbeschreibung
Entdecken Sie jetzt das Sortiment an Toilettenhilfen bei RCS-Pro und finden Sie das passende Hilfsmittel für Ihre Bedürfnisse.
Weitere Toilettenhilfen für mehr Komfort im Bad
Neben der Toilettensitzerhöhung gibt es weitere Hilfsmittel, die den Alltag im Badezimmer erleichtern können:
Haltegriffe und Stützgriffe
Fest montierte Haltegriffe an der Wand neben der Toilette bieten zusätzlichen Halt beim Hinsetzen und Aufstehen. Sie ergänzen die Toilettensitzerhöhung perfekt und erhöhen die Sicherheit weiter.
Toilettenpapierhalter mit Stützfunktion
Spezielle Toilettenpapierhalter mit Stützfunktion kombinieren zwei Funktionen: Sie halten das Papier und dienen gleichzeitig als Haltegriff. Dies spart Platz und ist besonders praktisch in kleinen Badezimmern.
Mobile Toilettenstühle
Für Menschen, die den Weg zur Toilette nicht mehr bewältigen können, sind Toilettenstühle eine wichtige Hilfe. Sie können flexibel im Bad, Schlafzimmer oder an jedem anderen Ort aufgestellt werden.
Bidet-Funktion und Dusch-WCs
Auch bei der Intimpflege gibt es Hilfsmittel, die mehr Selbstständigkeit ermöglichen. Dusch-WCs oder mobile Bidet-Aufsätze können die Hygiene erleichtern und sind besonders für Menschen mit eingeschränkter Beweglichkeit eine große Erleichterung.
Fazit: Eine Toilettensitzerhöhung bringt mehr Lebensqualität
Eine Toilettensitzerhöhung eignet sich für alle Menschen, die Schwierigkeiten beim Hinsetzen und Aufstehen haben, sei es nach Operationen, aufgrund von Alterserscheinungen, chronischen Erkrankungen oder Bewegungseinschränkungen. Eine WC-Sitzerhöhung ist ein einfaches, aber äußerst wirksames Hilfsmittel, das den Alltag im Bad erheblich erleichtert.
Die Vorteile überwiegen deutlich: Mehr Selbstständigkeit, erhöhte Sicherheit, Entlastung der Gelenke und des Rückens sowie eine erleichterte Pflege durch Angehörige. Mit der richtigen Auswahl und einer fachkundigen Beratung finden Sie garantiert das passende Modell für Ihre Bedürfnisse.
Bei RCS-Pro erwartet Sie ein umfassendes Sortiment an Toilettenhilfen in verschiedenen Ausführungen und Preiskategorien. Profitieren Sie von hochwertigen Produkten namhafter Marken wie Aquatec, kompetenter Beratung und schnellem Versand. Entdecken Sie noch heute die passende Toilettensitzerhöhung für mehr Komfort und Sicherheit im eigenen Badezimmer.
Haben Sie Fragen zu Toilettensitzerhöhungen oder benötigen Sie eine persönliche Beratung? Das Team von RCS-Pro steht Ihnen gerne zur Verfügung. Besuchen Sie jetzt den RCS-Pro Online-Shop und finden Sie das passende Hilfsmittel!















